In Italia, come nella maggior parte dei paesi industrializzati, il 20% circa delle coppie presenta problemi di infertilità.
Si dice che è infertile una coppia che entro un anno di rapporti sessuali completi, regolari e non protetti non sia stato in grado di levitra 10 mg orodispersibile prezzo in farmacia ottenere una gravidanza.
Sono molti i fattori che possono causare questo problema: l’età avanzata della donna, la diagnosi mancata di una patologia ( per esempio l’endometriosi), anomalie genetiche e cromosomali, lo stress, gli stili di vita ( fumo, alcool, droghe ) , le malattie sessualmente trasmesse e infine anche gli inquinanti ambientali e le condizioni lavorative.
Infertilità femminile
La causa più frequente di infertilità è dovuta al blocco delle tube di Falloppio. Questi sono organi piccoli e delicati che catturano l’ovocita rilasciato durante l’ovulazione e lo trasportano verso l’utero dove viene fecondato per diventare un embrione che viene poi impiantato nel rivestimento dell’utero. Il blocco delle tube di Faloppio risulta spesso da cicatrici dovute a chirurgia e / o infezioni come la malattia infiammatoria pelvica o la clamidia. Il restante 80% dei casi di infertilità femminile è causato da una varietà di fattori che possono includere: anomalie genetiche e cromosomali, squilibrio ormonale, infezioni uterini, fibromi e polipi, endometriosi e disturbi immunologici.
Infertilità maschile
L’infertilità maschile è un problema crescente in tutto il mondo, spesso derivante dallo stile di vita e da fattori ambientali. Altre cause includono varicocele, infezione e inversione non tadalafil aurobindo riuscita della vasectomia. Negli uomini, le carenze ormonali sono piuttosto rare ma possono causare una produzione prezzo cialis 10 mg insufficiente di spermatozoi.
Misurazione del potenziale di fertilità
I dati empirici mostrano che la fertilità femminile diminuisce in modo significativo dopo i 35 anni. Sebbene le differenze individuali consentano ad alcune donne sulla quarantina di concepire, generalmente la produzione di ovociti continua a diminuire. Esistono test che misurano il potenziale delle ovaie di produrre ovociti, consistenti nel conteggio del follicolo antrale (AFC) delle ovaie mediante l’ecografia transvaginale e un esame del sangue per l’ormone anti-Mülleriano (AMH).
Indagini
Capire le cause dell’infertilità di coppia è un primo passo molto importante.
Le indagini necessarie sono:
Storia medica completa
Visita ginecologica
Profilo cromosomico e genetico
Esami ormonali ed immunologici
Screening per infezioni
Analisi del seme
Ecografia
Laparoscopia diagnostica ed isteroscopia
Tecniche di riproduzione assistita (ART)
Il monitoraggio del ciclo viene effettuato mediante una combinazione di ecografia e test ormonali.
La stimolazione ovarica si ottiene con la somministrazione di ormoni e richiede il monitoraggio sia nel trattamento per inseminazione sia nella FIVET
Il prelievo ovocitario viene eseguito transvaginalmente sotto controllo ecografico in anestesia.
La fecondazione in vitro convenzionale o FIVET è l’esposizione dell’ovocita a degli spermatozoi in una provetta per consentire la fecondazione spontanea e lo sviluppo precoce di un embrione.
ICSI è la tecnica nella quale uno spermatozoo viene iniettato nell’ovocita. Questo permette di superare la maggior parte delle forme di infertilità maschile.



 Sequenza ICSI
Sequenza ICSI
PESA/TESA sono procedure per ottenere lo sperma dal testicolo stesso o dall’epididimo che è l’organo di raccolta dello sperma.
L’embrione dopo lo sviluppo di 5 giorni, viene chiamato blastocisti. Questo embrione essendo resistente, ha un potenziale di impianto molto alto intorno al 60%.
La diagnosi preimpianto consente di studiare cromosomi o geni su una cellula singola della blastocisti. Il primo è noto come screening genetico preimpianto, PGS e consente di scoprire la trisomia o la mancanza di cromosomi. PGD è l’acronimo di Pre-Implantation Genetic Diagnosis e analizza singoli geni come quello responsabile della fibrosi cistica. Le tecniche hanno lo scopo di evitare il trasferimento di embrioni con una patologia.
La tecnica dell’Assisted Hatching facilita lo sviluppo dell’embrione e migliora il processo di impianto.
In alcuni casi il guscio protettivo (zona pellucida) che copre l’embrione precoce non si dissolve e l’embrione non può “schiudersi” e svilupparsi fino a raggiungere uno stadio in cui è in grado di impiantarsi nel rivestimento dell’utero. Durante l’Assisted Hatching la dissoluzione della zona pellucida è assistita dall’applicazione di una soluzione speciale o l’utilizzo del Laser.
Il trasferimento dell’embrione viene eseguito utilizzando un catetere liscio e sottile. La procedura non è dolorosa e non richiede anestesia.
L’impianto dell’embrione avviene circa 2 settimane dopo dopo il trasferimento e solo a quel punto il test di gravidanza risulta positivo.
La crioconservazione viene offerta per gli embrioni non utilizzati per il trasferimento. Ciò consente il loro uso anche anni dopo.
Social Freezing
Il rinvio della gravidanza per motivi non medici di preferenza personale può comportare preoccupazioni in merito alla diminuzione o alla perdita di fertilità con l’aumentare dell’età, in particolare per le donne dai 35 anni in poi. Il congelamento degli ovociti conserva la fertilità di una donna per futuri tentativi di gravidanza.
Donazione di ovociti
La donazione di ovociti è l’unica opzione per le donne che non sono in grado di produrre i propri ovociti a causa di una ridotta funzione ovarica o dell’insorgenza della menopausa precoce. La donatrice viene sottoposta a stimolazione ovarica per produrre ovociti che possono essere raccolti e utilizzati nella fecondazione in vitro con lo sperma del maschio della coppia ricevente. Solo le donne di età inferiore ai 35 anni che hanno già avuto figli sono adatte a donare ovociti. Il tasso di concepimento è leggermente superiore al 50%.
Le donatrici vengono sottoposte a screening completo e abbinate a una coppia di destinatari con rispetto a caratteristiche fisiche e gruppo sanguigno.
Per saperne di più VAI ALLA PAGINA DEDICATA ALL’OVODONAZIONE
Consulenza psicologica
A ogni coppia in trattamento per la fertilità dovrebbe essere offerta una consulenza psicologica. Bisogna considerare che sostenere un trattamento è spesso stressante e si può incorrere nel fallimento.
Anche la relazione futura con la prole può essere complicata, in particolare per le coppie trattate che coinvolgono un donatore/ donatrice.
Aborto ricorrente e ripetuto fallimento IVF
L’aborto spontaneo nel I trimestre può avere molte cause diverse tra cui anomalie cromosomali o genetiche dell’embrione. Infezioni della vagina, in particolare la clamidia, possono causare la perdita della gravidanza. Più raramente, anomalie uterine e malattie sistemiche possono contribuire all’aborto spontaneo.
Le donne che presentano aborti ricorrenti o ripetuti fallimenti dell’IVF spesso soffrono di disturbi immunologici o ematologici che influenzano l’impianto precoce dell’embrione, poiché il sistema immunitario rifiuta l’embrione. La tiroidite e il lupus eritematoso sono cause comuni di disturbi immunologici. Inoltre, le anomalie del sistema di coagulazione influenzano negativamente lo sviluppo e il funzionamento della placenta precoce.
Le indagini di laboratorio sono in grado di rilevare le irregolarità che beneficiano della terapia farmacologica. Le terapie più comuni riguardano vitamine ad alte dosi, eparina e cortisone. A volte è necessario un trattamento aggiuntivo con immunoglobuline per aiutare a ridurre la reazione immunologica e quindi il rifiuto dell’embrione.
Tassi di successo
Il raggiungimento di una gravidanza è influenzato da molteplici fattori che includono l’età della donna, i problemi e le patologie individuali, nonché la terapia riproduttiva assistita scelta. Per le donne di età compresa tra 20 e 35 anni sottoposte a fecondazione in vitro e trasferimento di blastocisti, si raggiunge un tasso di gravidanza superiore al 58%.
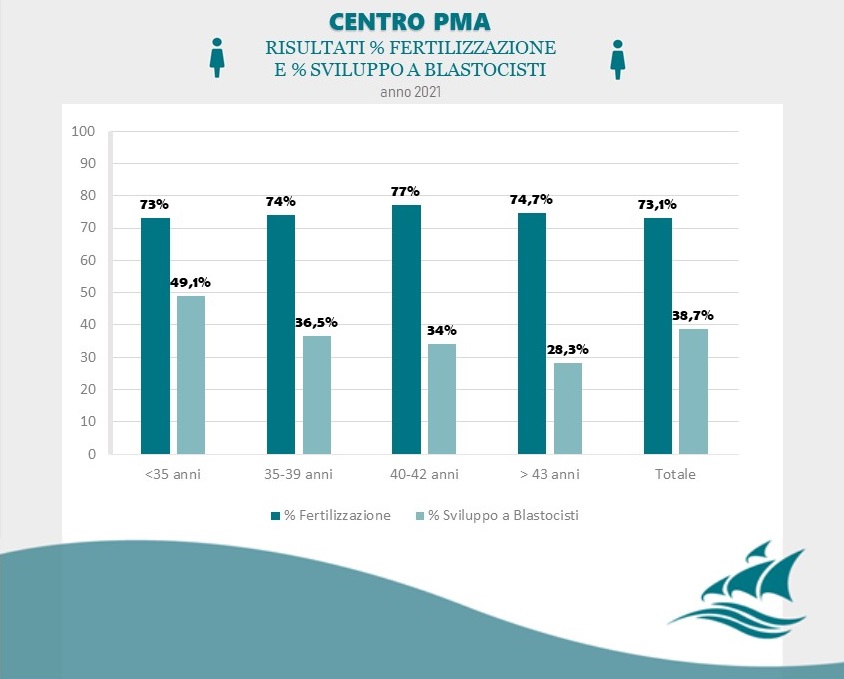
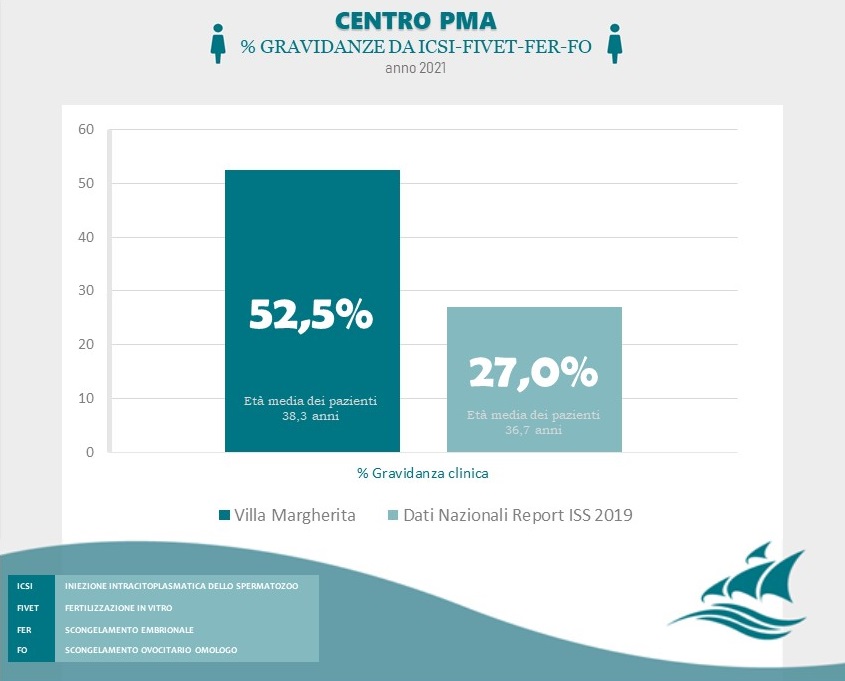
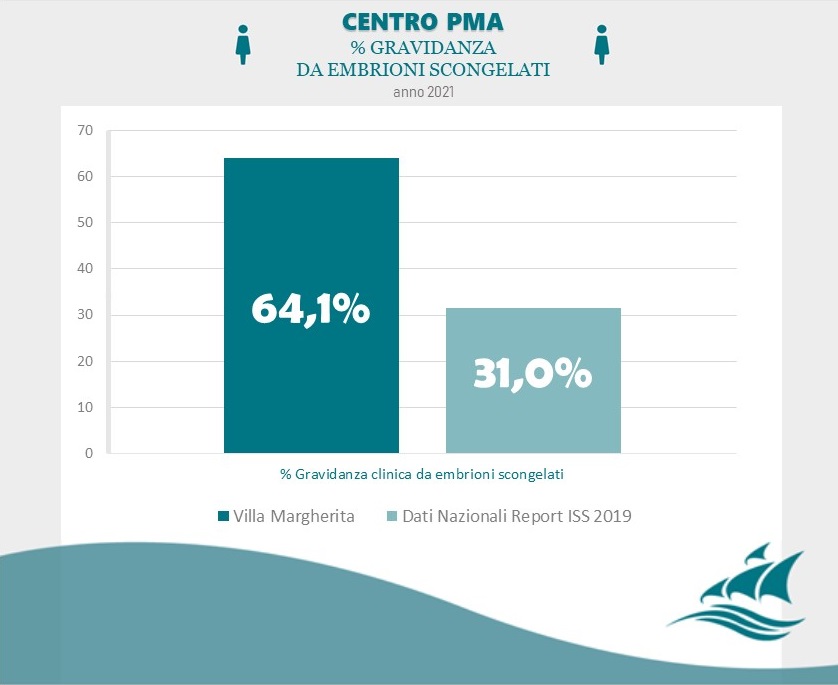
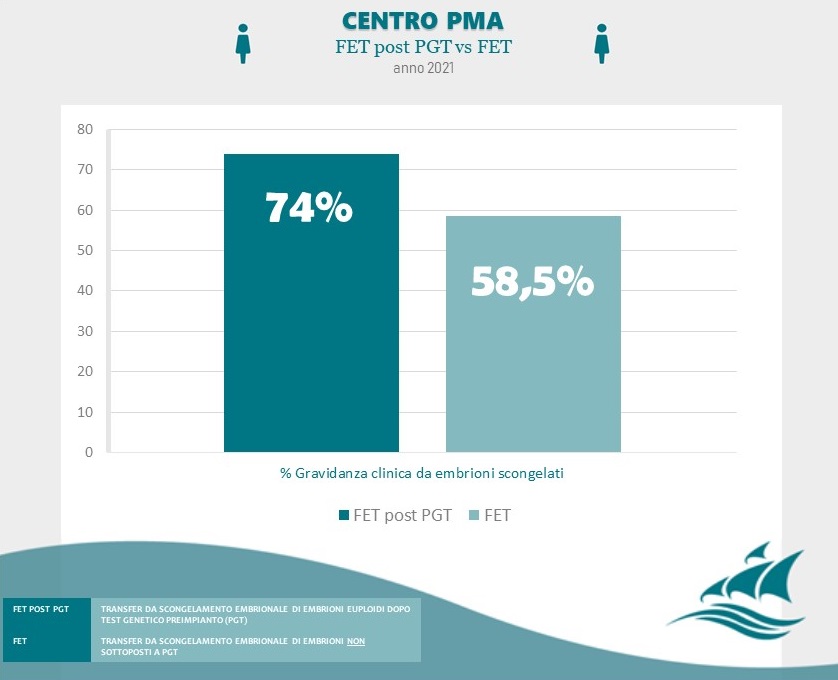
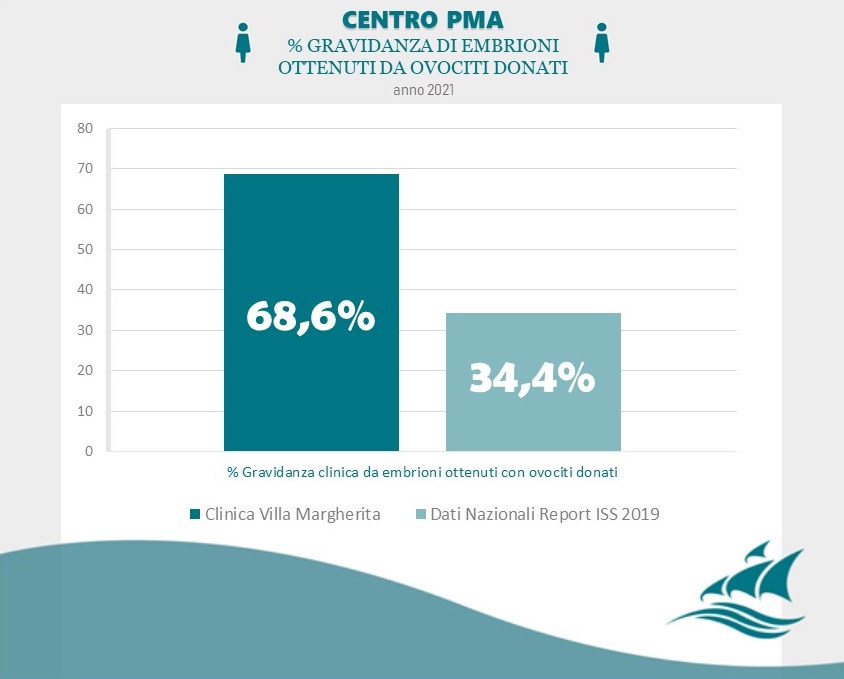
Fonte: Clinica Villa Margherita – Roma

